Cause della vulvodinia
La vulvodinia è una sindrome caratterizzata da un “disturbo o bruciore vulvare, in assenza di patologie visibili o di disfunzioni specifiche clinicamente identificabili”. Più spesso questo tipo di dolore viene definito dalla donna come "bruciore intimo". Se localizzato al solo vestibolo vulvare viene definito vestibolodinia, se il dolore si irradia al di fuori del vestibolo viene definito Vulvodinia.
La vulvodinia è una patologia molto comune che colpisce soprattutto le donne caucasiche ed afro-americane.
Si calcola che il 12-15% delle donne ne sia affetto in maniera più o meno grave e che 14 milioni di donne durante la loro vita abbiano sofferto di questo tipo di disturbo.
Un integratore specifico può aiutarti a ridurre il dolore pelvico cronico e i sintomi della Vulvodinia. Scopri Puronerv CBG, Puronerv oleogel e Puronerv Dol
Nonostante la vulvodinia sia piuttosto frequente, resta una patologia misconosciuta e i medici che la sanno riconoscere e curare sono ancora pochi. Cerca un professionista in grado di diagnosticare e trattare la vulvodinia fra i professionisti consigliati e i professionisti convenzionati con l'associazione.

Scarica "Vulvodinia: guida di autoaiuto"
(la versione stampabile è riservata ai soli soci)
Sintomi Vulvodinia
In base alla sintomatologia la vulvodinia può essere classificata in due forme:
- Vulvodinia localizzata (detta anche vestibolodinia o “sindrome vulvo-vestibolare”): il dolore è limitato alla sola regione vestibolare o a parti di essa ed è caratterizzato da dispareunia (dolore ai rapporti sessuali), sensibilità vulvare (soprattutto in prossimità degli sbocchi delle ghiandole di Bartolini e di Skene, sulla forchetta e sul clitoride), fragilità e infiammazione di grado variabile dei tessuti vulvari. E' di gran lunga la forma di vulvodinia più frequente e coinvolge l'80% delle donne affette da vulvodinia. L'età d'insorgenza è prevalentemente quella fertile. I sintomi che la Paziente avverte sono: bruciore alla pressione con sensazione di contatto con un tizzone ardente, sensazione di irritazione e abrasione, sensazione di taglietti vulvari, secchezza, sensazione di spilli, pulsazioni vulvari, sensazione di stiramento/tensione, sensazione di coltellata all'inizio del rapporto, sensazione che i peli attorno alla vulva siano tirati, edema vulvare (sensazione di avere un canotto). Il dolore è prevalentemente provocato, ossia conseguente ad uno stimolo esterno
- Vulvodinia generalizzata (vulvodinia propriamente detta): il dolore è generalizzato, non si limita al vestibolo, ma si espande a tutta la vulva e talvolta al di fuori di essa. Coinvolge il 20% delle donne affette da vulvodinia ed insorge spesso in premenopausa e in menopausa. i sintomi più comuni sono il bruciore, il prurito, il pizzicore, la sensazione di spilli e meno frequentemente il dolore. La dispareunia non è preminente come nella vestibolodinia. Le donne, al tocco della vulva, avvertono dolore che si irradia anche al di fuori dell'area toccata fino a coinvolgere le vie urinarie e l'intera zona pelvica. Questi sintomi non sono ben definiti come nella vestibolodinia, ma sono sordi, profondi e confusi. La loro insorgenza è quasi sempre spontanea, cioè non dovuta a stimoli irritativi e il fastidio è continuo con piccole remissioni. Al contrario della vestibolodinia nella vulvodinia il prurito, cui seguono tipiche lesioni da grattamento, è spesso presente, ha un inizio improvviso e apparentemente ingiustificato. A livello visivo non appaiono segni infiammatori, abrasioni o ulcerazioni della mucosa, che appare intatta e sana.
Il confine tra una forma e l'altra non è sempre così netto e la presenza dell'una non esclude la presenza dell'altra.
Approfondimento: i sintomi della vulvodinia e della vestibolodinia
Cause Vulvodinia
L'origine della vulvodinia è a tutt'oggi incerta. Le ipotesi più condivise però vedono determinanti 3 cause nell'insorgenza della patologia: l'iperattivazione dei mastociti (soprattutto nella vestibolodinia), l'alterazione neurologica e la contrattura muscolare. Questi 3 fattori eziologici interagiscono e si influenzano a vicenda diventando causa e conseguenza dell'altro.
- Iperattivazione mastocitaria
I mastociti sono cellule presenti nei tessuti interni (vagina, uretra, vescica, naso, bocca, polmoni) che contengono delle vescicole, che dopo il contatto con l'agente nemico esterno si aprono riversando il loro contenuto nel tessuto da difendere.
Questi granuli contengono diverse molecole in grado di attivare l'infiammazione, ossia la normale ed efficace risposta difensiva all'attacco dell'agente estraneo, che termina con la neutralizzazione di quest'ultimo. Tuttavia se gli attacchi esterni sono frequenti e costanti (continue infezioni ed irritazioni), i mastociti diventano ipersensibili, rilascianno nei tessuti molte più sostanze infiammatorie di quelle necessarie e ciò porta ad una condizione in cui infiammazione e dolore persisteranno cronicamente anche in assenza di agenti estranei.
Gli agenti irritanti che possono attivare e alimentare l'iperattività mastocitaria sono molti: infezioni, irritanti chimici (farmaci, creme, eccipienti, additivi, …), fattori meccanici (rapporti sessuali, introduzione di assorbenti interni, visita ginecologica, …), fattori ormonali, anticoncezionali estro-progestinici, ecc.
Approfondimento: Iperattivazione mastocitaria
Convenzioni per i soci
- Neuropatia
In caso di dolore neuropatico la vulva sta bene e sembra perfetta, ma ciò che è malato è il sistema nervoso che trasporta le informazioni provenienti dalla vulva. In sostanza il dolore è presente anche senza un danno apparente e talvolta anche senza alcun fattore scatenante.
E' un dolore che si autoalimenta diventando la causa e la conseguenza di se stesso. Il dolore neuropatico cronico viene definito anche “malattia del dolore”.
Quando un organismo soffre per lungo tempo si instaura inoltre un quadro depressivo secondario, che compromette le vie nervose, abbassando ulteriormente la soglia del dolore.
I fattori potenzialmente responsabili di neuropatia sono molteplici e talora simultanei: iperattivazione mastocitaria, infezioni da Herpes , traumi genitali, chirurgia vulvare, infezioni da HPV, contrattura muscolare pelvica.
Approfondimento: Alterazione neurologica
- Contrattura muscolare
La contrattura del muscolo pubo-coccigeo si instaura in seguito al rilascio dei leucotrieni da parte dei mastociti infiammatori.
Questa contrattura comprime tutte le strutture che gli passano attraverso: uretra, introito vaginale, ano, arterie, vene e nervi. Il loro schiacciamento comporta: difficoltà minzionali, dispareunia, stipsi, mancato afflusso di ossigeno, accumulo di sostanze di scarto del metabolismo cellulare nei tessuti, dolore (vulvodinia, anodinia, stranguria).
Il dolore stesso porta a contrattura del pavimento pelvico come meccanismo di difesa, che rende i tessuti pelvici più sofferenti ed il nervo pudendo sempre più infiammato. Ciò porterà ad un circolo vizioso di dolore- contrattura- dolore- contrattura.
Approfondimento: La contrattura pelvica
Diagnosi Vulvodinia
La diagnosi della vulvodinia viene posta per esclusione. E' necessario pertanto escludere tutte le patologie che potrebbero essere responsabili dello stesso tipo di dolore: infezioni genitali, ascessi delle ghiandole di Bartolini, malattie dermatologiche (lichen planus, lichen sclerosus, psoriasi, dermatite allergica, dermatite da contatto, ecc), tumori vulvari, malattie neurologiche, malattie sistemiche o cambiamenti ormonali (atrofia vaginale da menopausa o da terapia ormonale).
Escluse tutte queste patologie si effettua lo swab test : con un cotton fioc viene toccata la vulva in vari punti disposti e numerati come sul quadrante dell'orologio, per vedere se il semplice tocco leggero viene percepito come doloroso (allodinia).
Se gli esami effettuati precedentemente risultano negativi, se il dolore dura da più di 3 mesi e lo swab test è positivo, viene posta diagnosi di vulvodinia: localizzata (vestibolodinia) se il dolore provocato dallo swab test resta limitato al punto toccato e/o è presente eritema vulvare; generalizzata se la mucosa vulvare appare normale e se il dolore viene avvertito al di fuori dell'area toccata.
Nonostante la vulvodinia sia piuttosto frequente, resta una patologia misconosciuta e i medici che la sanno riconoscere e curare sono ancora pochi. Cerca un professionista in grado di diagnosticare e trattare la vulvodinia fra i professionisti consigliati e i professionisti convenzionati con l'associazione.
Il fatto che la vulvodinia sia una malattia caratterizzata dal dolore, che il dolore sia invisibile e che non abbia nulla di clinicamente osservabile e diagnosticabile, porta il medico poco aggiornato in questo campo, a ritenere il problema psicosomatico, nella testa della paziente. Ciò costringe la donna ad innumerevoli visite prima di arrivare ad una diagnosi appropriata. Il ritardo diagnostico e terapeutico ed il protrarsi della sintomatologia peggiorano il quadro patologico rendendo la guarigione più difficile e la terapia più lunga e complessa. Da un sondaggio statistico sulla vulvodinia effettuato dalla nostra associazione è emerso che la donna con Vulvodinia in media impiega 4 anni e 8 mesi (!!) per arrivare alla diagnosi corretta.
Approfondimento: La diagnosi di vulvodinia
Terapia Vulvodinia
Varie sono le terapie della Vulvodinia localizzata e generalizzata, poiché varie sono le cause che la provocano e molteplici i distretti corporei che coinvolge.
In generale il medico esperto in vulvodinia segue un percorso terapeutico finalizzato all'annullamento o alla riduzione delle 3 cause scatenanti.
- Riduzione dell'infiammazione locale per non alimentare ulteriormente la malattia,
- Regolarizzazione della trasmissione nervosa per diminuire il dolore,
- Rilassamento della muscolatura contratta ( per migliorare le condizioni del tessuto vulvare, ridurre l'attrito del pene durante il rapporto, le abrasioni sulle mucose e le conseguenti infezioni e irritazioni post coitali, diminuire la pressione esercitata dal muscolo contratto sul nervo pudendo).
Trova un professionista nella tua regione fra quelli consigliati e convenzionati con l'associazione
A tutto ciò occorre affiancare un trattamento psicologico che consente alla Paziente di riappropriarsi della propria sfera sessuale, sociale ed emotiva, che la patologia ha compromesso.
Qualsiasi terapia si stia seguendo ogni donna affetta da sensibilità vulvare deve osservare indispensabili regole comportamentali per evitare ogni possibile stimolo irritativo che mantenga o peggiori il quadro patologico.
Il percorso terapeutico andrà adattato alla singola donna. Ciò che per una donna è efficace potrebbe essere addirittura dannoso per un'altra. Quindi prima di arrivare a scoprire quali siano le terapie più efficaci, potrebbe passare anche molto tempo e potrebbero servire molti tentativi. La guarigione, sebbene molto lenta, è più che possibile, ma bisogna tener presente che sono necessari almeno 6 mesi di cura prima di vedere miglioramenti significativi (a volte anche un anno) e che il percorso prevede l'alternarsi inevitabile di periodi di miglioramento a momenti di regressione.
Approfondimento:
Come ridurre l'infiammazione locale
Come regolarizzazione la trasmissione nervosa
Come rilassare la muscolatura contratta
Leggi sul forum le Storie personali di Vulvodinia e le Testimonianze di guarigione dalla Vulvodinia
Bibliografia
-
”Vulvodinia:etiopatogenesi e approccio terapeutico” Prima parte, Luciano Mariani, Filippo Murina
-
“Fisiopatologia, classificazione e diagnosi della dispareunia”, Graziottin A. Rovei V.
-
Jannini E.A. Lenzi A. Maggi M. (Eds), “Sessuologia Medica. Trattato di psicosessuologia e medicina della sessualità”, Elsevier Masson, Milano, 2007, p. 379-382
-
Genova Anno V - n°28 - 03.04.2007 Pagine Nazionali Aggiornamenti del 19/04/2007 “Vulvodinia”
Dott. Murina Filippo in collaborazione con: Dr. Tassan Pietro e Dr. Roberti Pasquale -
The Vulvodynia Guideline, Hope et Al.2005, American Society for Colposcopy and Cervical Pathology Journal of Lower Genital Tract Disease, Volume 9, Number 1, 2005, 40–51
-
“Vulvodinia essenziale e vestibolite vulvare (vulvar burning syndrome), Volpicelli. 22/05/2014 http://www.fertilitycenter.it/ginecologia/vulvodinia
-
“Le cistiti: tutto quello che è bene sapere” Graziottin 09/03/2006 http://www.alessandragraziottin.it/it/div_scheda.php/Le-cistiti-tutto-quello-che-e-bene-sapere?ID=1174
-
Bjorling DE, Wang Z Yi. Estrogen and neuroinflammation. Urology, 2001; 57, 6, S1:40-46.
-
Aloe L, Leon A, Levi-Montalcini R. A proposed autacoid mechanism controlling mastocyte behaviour. Agents Actions, 1993; 39, S: 145-147.
-
UNA MEDICINA A MISURA DI DONNA CIC Edizioni Internazionali
-
“LA VESTIBOLITE VULVARE E IL DOLORE CRONICO” Graziottin, UNA MEDICINA A MISURA DI DONNA, CIC Edizioni Internazionali, pagg 166-173
-
“Vestibolite vulvare ed agopuntura: nostra esperienza” Benedetto De Pasquale, et al., Pubblicato su: Rivista di ostetricia ginecologia pratica e medicina perinatale (organo ufficiale AOGOI) Vol. XXV n° 2/3 Anno 2010 pag. 30-34, S.C. di Ostetricia e Ginecologia Azienda Ospedaliera Valtellina e Valchiavenna, Presidio Ospedaliero di Sondalo (SO) (Direttore Dott. B. De Pasquale)
-
“L’uso di assorbenti e le infezioni vaginali” Campagna di prevenzione Aogoi a curadi V.DubinieF.Parazzini
-
“SOSTANZE SENSIBILIZZANTI NEI TESSUTI”, S. Seidenari, F. Giusti Clinica Dermatologica, Università di Modena e Reggio Emilia
- Scritto da Rosanna Piancone
-
- Cistite.info APS Onlus
Spesso si sente nominare questa patologia con termini diversi: vulvodinia, vestibolodinia, vestibolite vulvare, sindrome vulvo-vestibolare. Per riuscire a fare chiarezza tra queste definizioni è necessario avere un'idea chiara dell'anatomia genitale femminile e dei termini.
Nonostante la vulvodinia sia piuttosto frequente, resta una patologia misconosciuta e i medici che la sanno riconoscere e curare sono ancora pochi. Cerca un professionista in grado di diagnosticare e trattare la vulvodinia fra i professionisti consigliati e i professionisti convenzionati con l'associazione.
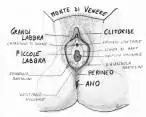
Anatomia dei genitali femminili
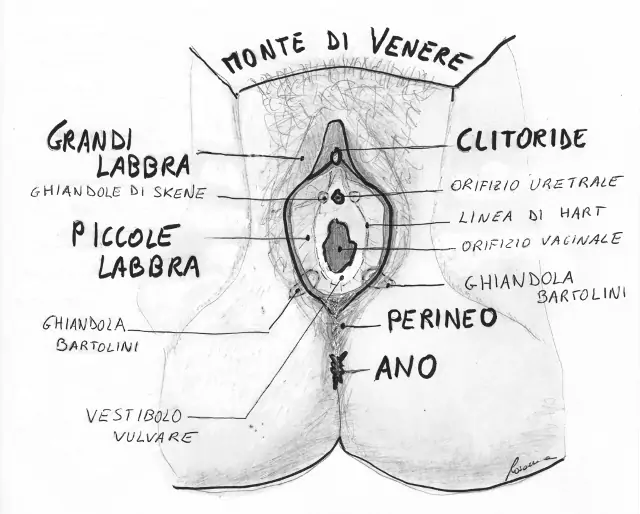
La vulva è la parte genitale esterna, che comprende monte di Venere, grandi e piccole labbra, clitoride, orifizio uretrale, imene e perineo.
La zona racchiusa nelle piccole labbra ed esterna alla vagina è rivestita da una mucosa dal colore rossastro e dalla consistenza più delicata, chiamata vestibolo vulvare. Sul vestibolo sono presenti l'orifizio esterno dell'uretra e l'orifizio esterno della vagina. Sul vestibolo è presente una sottilissima linea di demarcazione, detta “linea di Hart”, che separa l'area mucosa vestibolare da quella pseudocutanea delle piccole labbra.
Approfondimento: anatomia della vulva
Convenzioni per i soci
Vestibolite vulvare e vulvodinia
Fino a qualche decennio fa il dolore vulvare veniva definito vestibolite vulvare. Poiché il suffisso -ite indica un processo infiammatorio, il termine vestibolite vulvare implicherebbe la presenza di infiammazione del vestibolo vulvare, manifestazione che non sempre è presente in chi soffre di questa patologia. Molte volte infatti all'esame obiettivo non viene riscontrata alcuna alterazione visibile.
Così nel 2003 la società internazionale per lo studio delle malattie vulvovaginali (ISSVD) ridefinisce la patologia focalizzando l'attenzione sull'aspetto doloroso della sindrome attribuendole il termine "vulvodinia" (la parola greca “dinia” significa dolore). Definisce quindi la vulvodinia come un “disturbo o bruciore vulvare, in assenza di patologie visibili o di disfunzioni specifiche clinicamente identificabili”.
Trova un professionista nella tua regione fra quelli consigliati dall'associazione
La vestibolite vulvare viene quindi “declassata” da patologia a sintomo, diventando un termine che esprime semplicemente un'infiammazione evidente del tessuto vulvare, che può essere dovuta a numerose possibili cause (dermatiti, dermatosi, neoplasie, ecc), tra cui anche (ma non necessariamente) la vulvodinia.
Scopri come curare la vulvodinia
Classificazione della vulvodinia
In base alla sintomatologia l'ISSVD suddivide la vulvodinia in due forme:
- Vulvodinia localizzata (vestibolodinia, ossia “dolore vestibolare”, detta anche “sindrome vulvo-vestibolare”): il dolore è limitato alla sola regione vestibolare o a parti di essa.
- Vulvodinia generalizzata (vulvodinia propriamente detta): il dolore generalizzato non si limita al vestibolo, ma si espande a tutta la vulva e talvolta al di fuori di essa.
In base all'insorgenza la vulvodinia si può classificare come
- primaria (il dolore è presente fin dal primo contatto con lo stimolo irritativo - rapporto sessuale, inserimento di assorbente, applicazione di crema locale, ecc-)
- secondaria (il dolore viene sviluppato dopo un periodo di stimoli ripetuti senza dolore).
Testimonianze dal forum
“Dunque iniziamo, io intanto soffro di vulvodinia, [...] il mio problema è iniziato dopo un rapporto sessuale, ero molto giovane ed inesperta, e come, dicevo dopo un rapporto mi è venuta una forte candida o qualcosa del genere, ma non mi sono preoccupata, ho aspettato anche vari giorni prima di andare dal ginecologo, ma credo fosse la seconda volta che vedevo un ginecologo, mi ha dato le solite cose e non mi sono più preoccupata. Da quel giorno lì non sono più stata bene, mi è rimasto anche se in maniera lieve un continuo bruciorino a livello vestibolare,prurito e solite cose, ma cosa potevo fare? allora internet non era così utilizzato , ero giovane e con pochi soldi, sine avevo parlato con mia mamma, ma anche lei non poteva farci niente, ha provato a farmi fare delle visite da altri ginecologi, ma per tutti non avevo niente [...] nel frattempo i dolori si sono accentuati,ma più che altro avevo un gran prurito al pube e molta sensibilità al tocco, e così inizia l'incubo.......”
Alupanel 23/11/2009 (cistite.info)
- Scritto da Rosanna Piancone
-
- Cistite.info APS Onlus
La vulvodinia è una sindrome patologica caratterizzata da dolore della vulva, spesso definito come "bruciore intimo" intenso. Esistono due forme di vulvodinia: localizzata e generalizzata. In base al tipo di vulvodinia cambia la sintomatologia.
Nonostante la vulvodinia sia piuttosto frequente, resta una patologia misconosciuta e i medici che la sanno riconoscere e curare sono ancora pochi. Cerca un professionista in grado di diagnosticare e trattare la vulvodinia fra i professionisti consigliati e i professionisti convenzionati con l'associazione.
Sintomi della vulvodinia localizzata Sintomi della vulvodinia generalizzata
Sintomi della vulvodinia localizzata (vestibolodinia)
Il termine vestibolodinia vuol dire “dolore vestibolare”, ossia dolore limitato alla sola regione vestibolare o a parti di essa.
Sintomi caratteristici della vestibolodinia
La vestibolodinia è caratterizzata da 3 sintomi principali:
- dispareunia (dolore ai rapporti sessuali) soprattutto all'inizio della penetrazione
- estrema sensibilità vulvare che si manifesta con tender points (punti circoscritti di dolore nella sede in cui si effettua una pressione) più frequentemente localizzati in prossimità degli sbocchi delle ghiandole di Bartolini e di Skene, sulla forchetta, sul clitoride (clitoridodinia)
- infiammazione locale di grado variabile con eritema vestibolare in piccole aree (vestibolite focale) o estesa a tutto il vestibolo (vestibolite diffusa).
La donna affetta da vestibolodinia solitamente definisce i propri sintomi con queste parole: bruciore alla pressione con sensazione di contatto con un tizzone ardente, sensazione di irritazione e abrasione, sensazione (e talvolta proprio presenza) di taglietti vulvari, (sensazione di) secchezza, sensazione di spilli, pulsazioni vulvari, sensazione di stiramento/tensione, sensazione di coltellata all'inizio del rapporto, sensazione che i peli attorno alla vulva siano tirati, edema vulvare (sensazione di avere un canotto).
Come per tutte le sindromi (sindrome = quadro patologico caratterizzato da un insieme di sintomi) non necessariamente tutti questi sintomi si presentano contemporaneamente. Essi possono alternarsi e taluni potrebbero non presentarsi mai per tutta la durata della malattia.
Convenzioni per i soci
Nella vestibolodinia il prurito e le lesioni da grattamento sono rari poiché essendo il dolore il sintomo principale, il grattamento sarebbe impossibile.
Accanto ai sintomi vulvari possono essere presenti sintomi urinari (urgenza minzionale, dolore uretrale e stranguria).
Testimonianza
“i miei fastidi sono prettamente uretrali,da post minzione,brucia l orifizio uretrale e la zona sottostante ad esso che è la parte superiore della vulva e clitoride ma questa zona brucia anche dopo un rapporto sessuale per via del coinvolgimento del clitoride....la vulvodinia è estesa anche alla parte inferiore e interna della vulva ma in questa zona i fastidi che avverto non sono legati alle minzioni bensi ai rapporti sessuali dolorosi nella fase della penetrazione,dell uscita del pene dalla vagina...chiaramente dopo un rapporto vado sempre ad urinare e il bruciore è 10 volte piu forte. […] spesso ho degli spasmi uretrali...alcune volte dopo avere urinato,sento la necessità di rifarla come se l uretra fosse piena e invece porru dice che non è mai piena...dopo 10 minuti passa e ritorna alla minzione successiva,a volte brucia l orifizio uretrale senza avere urinato con vescica piena,altre volte quando la vescica è a circa 400 500 ml di volume durante la minzione sento un dolore attraversare l uretra...non posso usare i perizoma sono ormai sogni lontani...accavallare le gambe anche se raramente puo crearmi piccoli fastidi...gli slip colorati mi fanno bruciare di piu...”
Drechsel 31/05/2009 (cistite.info)
Stimoli che provocano dolore vestibolare
Il dolore è prevalentemente provocato, ossia conseguente ad uno stimolo esterno, che può essere la penetrazione, l'inserimento dello speculum, la bicicletta, l'equitazione, la moto, i pantaloni attillati con cuciture spesse, i perizoma, gli indumenti intimi sintetici, i detergenti intimi, le creme antimicotiche o antibiotiche, l'accavallamento delle gambe, la posizione seduta per molto tempo, il contatto col sudore, con l'urina acida o ricca di ossalati, i cibi contenenti sostanze irritanti eliminate tramite urine, i prodotti chimici o naturali, i bagnoschiuma, gli shampoo e, nei casi più gravi la semplice deambulazione.
La sintomatologia tende ad aumentare nel periodo premestruale per questioni ormonali e verso la fine del flusso mestruale a causa del contatto prolungato con l'assorbente.
La cronicizzazione della sintomatologia può centralizzare sempre più il dolore trasformando la vestibolodinia in vulvodinia generalizzata, ovvero in dolore vulvare neurologico indipendente dalle cause che lo avevano originato.
Trova un professionista nella tua regione fra quelli consigliati e convenzionati con l'associazione
Sintomi della vulvodinia generalizzata
Il termine greco “dinia” significa dolore. Nel caso specifico dolore vulvare.
Nella vulvodinia il dolore è generalizzato, non si limita cioè al vestibolo come nella vestibolodinia, ma si espande a tutta la vulva e talvolta anche al di fuori di essa.
Nella vulvodinia generalizzata i sintomi più comuni sono:
- il bruciore,
- il prurito,
- il pizzicore,
- la sensazione di spilli,
- meno frequentemente il dolore.
La dispareunia non è preminente come nella vestibolodinia. Le donne, al tocco della vulva, avvertono dolore che si irradia anche al di fuori dell'area toccata fino a coinvolgere le vie urinarie e l'intera zona pelvica.
Questi sintomi non sono ben definiti come nella vestibolodinia, ma sono sordi, profondi e confusi. La loro insorgenza è quasi sempre spontanea, cioè non dovuta a stimoli irritativi e il fastidio è continuo con piccole remissioni. Al contrario della vestibolodinia nella vulvodinia il prurito, cui seguono tipiche lesioni da grattamento, è spesso presente, ha un inizio improvviso e apparentemente ingiustificato.
I sintomi sono simili a quelli di una nevrite da Herpes o di una patologia che interessa il nervo pudendo.
A livello visivo non appaiono segni infiammatori, abrasioni o ulcerazioni della mucosa, che appare integra e sana. Ciò comporta il ritardo diagnostico, il peggioramento della patologia e la fuorviante diagnosi di psicosomatizzazione.
La sintomatologia di solito è costante, ma ad un certo punto inspiegabilmente sparisce per poi riaffiorare improvvisamente. Aumenta in posizione seduta o a gambe accavallate e diminuisce di notte.
Testimonianza
“Vi descrivo come avverto io la vulvodinia, sarà utile per confrontarsi. Allora, di punto in bianco inizio a sentire come punture di spilli nel clitoride, come se dall'interno tanti piccoli spilli pizzicassero il mio povero clitoride, diventa una morsa terribile, la sensazione di urgenza diventa più forte.
Di solito la zona più colpita (nel mio caso) è proprio il clitoride, ma a volte mi prende anche l'imbocco vaginale e a volte anche l'ano. Sempre una sensazione come di spilli, che vi assicuro è terribile.
Ieri per es mi è durata sei ore, ma non è costante, in quelle sei ore può essere che io l'avverta ininterrottamente, oppure ad intermittenza, nel senso che a momenti è di intensità tale che non vi dico a cosa penso, e momenti scompare totalmente per ritornare dopo pochi minuti o un'ora.”
Mariluna 08/03/2007 (freeforumzone.leonardo.it/85205/CISTITE-INTERSTIZIALE/forum.aspx)
- Scritto da Rosanna Piancone
-
- Cistite.info APS Onlus
Scritto da New Sunrise In You
Una donna malata di vulvodinia
Non sorridevo più e piangevo ogni giorno o quasi...
Ma questo è un capitolo chiuso della mia vita perché dalla mia fragilità è sbocciata una forza che neanche immaginavo di avere.
Non conoscevo la vulvodinia e non avrei mai pensato che una malattia potesse portare ad uno stato di disperazione così intenso e segnante. Detto questo, sono qua per parlarvi non della mia fase negativa, ormai fortunatamente superata, ma della mia rinascita.
- L'alba della speranza
- Pensieri positivi
- Cura di sè
- Accettazione della malattia
- Gestire le proprie emozioni
- Chi ti accompagna conta
- Il mio componimento
L’alba di una nuova speranza
Partendo dal presupposto che ogni persona è unica e che non esiste una ricetta efficace per tutte, ho il piacere di condividere con voi il percorso che mi ha portato a star meglio e che mi
porterà, ne sono sempre più convinta, alla guarigione. Perché chi non ci crede è perduto, mentre chi ci crede ha una possibilità enormemente maggiore di farcela rispetto a chi non ci
crede e questa è una regola di vita in generale.
Sono qua per dirvi che non siamo delle vittime ma che possiamo fare qualcosa attivamente per star meglio e aiutare il nostro corpo a guarire, con la nostra volontà e con il nostro impegno costante. Nel lanciarvi questo messaggio sono guidata dal desiderio e l’augurio che la strada verso il vostro benessere sia più breve e più facile di quanto sia stata la mia perché in un mondo così individualista è bello pensare anche agli altri.
Quanti pensieri negativi affollano la vostra mente e per quanto tempo della giornata? So che tante di voi ne sono costantemente perseguitate come lo ero io nella prima fase. E se vi dicessi che questi pensieri negativi sono solo una vostra scelta quotidiana?
Ho sperimentato in prima persona quanto invece possiamo scegliere di NON pensare che non guariremo e NON pensare costantemente al disturbo che ci accompagna ogni giorno. Sappiamo che è facile focalizzarsi solo ed esclusivamente sulla malattia ma sappiate che questo ha un potere distruttivo enorme, sia per la nostra mente che per il nostro corpo. E allora iniziamo con una serie di consigli che spero con tutto il cuore possano funzionare, se non per tutte, almeno per la maggior parte di voi.
Non è importante quello che imparerete ma come riuscirete a trasformare i miei consigli e a farli vostri adattandoli ai vostri bisogni in quel preciso momento o perlomeno spero di attivare in voi quella spinta a cercare quello che più vi fa stare bene.
Convenzioni per i soci
Consiglio n.1 - Pensieri positivi
Positive thinking, sempre.
Il pensiero positivo ci aiuta a stare meglio e a scacciare quelle paure e incertezze che sono alimentate dalla malattia. Il pensiero negativo e catastrofico ha solo ripercussioni negative a tutto tondo. Per favore, chiedetevi se ne avete mai tratto qualche beneficio. Riferendomi alla mia esperienza, è solo una spirale che assorbe tutte le energie che sono invece utili per promuovere un cambiamento positivo.
Come fare a pensare in modo positivo? Con la consapevolezza e la pratica. Cerca di notare in modo cosciente quando fai un pensiero negativo, osserva le sue conseguenze (a me faceva aumentare il dolore pelvico) e cerca di passare oltre evitando di farlo riemergere. Non è facile all’inizio ma, come ogni cosa, con la pratica si impara e si diventa migliori. La mente è uno strumento potente e fa quello che le diciamo di fare, accetta le nostre istruzioni e, dopo un po’ che la teniamo allenata, capisce che i pensieri negativi sono dannosi e da evitare.
Per evitare che la mente vaghi in modo incontrollato con pensieri automatici negativi cerchiamo di focalizzarci sul presente, qui e ora, su quello che stiamo facendo o su ciò che ci circonda. Non è facile soprattutto nella realtà caotica che stiamo vivendo, ma è indispensabile per favorire il nostro rilassamento. È una pratica che si chiama Mindfulness, a cui mi ispiro ogni giorno.
Leggi le testimonianze di guarigione dalla vulvodinia o trova un professionista nella tua regione fra quelli consigliati e convenzionati con l'associazione
Consiglio n.2 - Cura di sè
Dopo esser stata male per un po’ di tempo ho battezzato uno spazio tutto mio dove stendere un tappetino con una soffice coperta e una parete su cui attaccare dei post-it con delle frasi motivazionali che hanno per me un significato profondo, tratte da libri, video, articoli che ho letto/visto da quando sto male e questi insegnamenti mi accompagnano sempre e mi danno la forza per vivere una vita normale.
Vi starete chiedendo cosa succede in questo angolo che mi sono ritagliata. Faccio esercizi di stretching e rilassamento del pavimento pelvico che sicuramente tutte voi o tante di voi
conoscono. In particolare ho iniziato con gli esercizi della Dott.ssa Valentina Pellizzone, che poi ho scelto come mia fisioterapista perché trovo i suoi esercizi molto efficaci.
Lei mi ha insegnato qual è la respirazione adatta per il rilassamento del pavimento pelvico ed è da quel momento che ho iniziato a star meglio. Mi sono accorta - ancora una volta mi è stata utile la consapevolezza - che la mia respirazione era toracica e non diaframmatica. La respirazione corretta da adottare sempre è quella diaframmatica.
Dopo che avete inspirato, ricordatevi anche di far fuoriuscire lentamente tutta l’aria come se fosse un sospiro e intanto che buttate fuori l’aria cercate di rilassare al massimo le spalle
portandole giù; starete sorridendo per la banalità della cosa ma lo dico perché spesso inspiro tanto ed espiro poco oppure vado in apnea in momenti di paura/preoccupazione e questo fa accumulare tensione dentro.
Dopo gli esercizi di stretching, fatti senza sforzi eccessivi e con delicatezza, sento la necessità di fare almeno 20 minuti/mezz’ora di rilassamento totale e per questo utilizzo una tecnica dello yoga, Shavasana, che probabilmente tante di voi già conoscono. Questa modalità mi aiuta a rilassare anche le parti che non riesco a rilassare volontariamente.
L’imperativo è: libera la mente dai pensieri e libera il corpo dalle tensioni. È uno stato meditativo da stesi anziché a gambe incrociate.
Durante gli esercizi di stretching e durante il rilassamento è fondamentale ascoltare della musica perché rilassa la mente, favorisce l’equilibrio interiore e allenta le tensioni fisiche (su Spotify ci sono tante playlist con le chiavi di ricerca ‘yoga, mindfulness, meditation’) così come su YouTube.
Questo è un momento tutto mio, durante il quale trovo la mia dimensione spirituale e mi rilasso.
Il rilassamento è cruciale per poter star meglio sia fisicamente che mentalmente, permette di dare ristoro al sistema nervoso ed è un impegno quotidiano e irrinunciabile.
Fa parte del prendermi cura di me stessa fare ogni giorno una passeggiata rilassante di un’ora all’aria aperta preferibilmente in un parco o comunque a contatto con la natura cercando il più possibile di fare dei respiri profondi. Non mi dimentico di guardare il cielo che ogni giorno è diverso e speciale, mi fa sentire piccola ma mi infonde speranza allo stesso tempo. Rilassarsi per quindici/venti minuti sotto al sole (quando c’è) è l’ideale per distendere il sistema nervoso e recuperare nuova energia.
Inoltre cerco di tenere una postura corretta con la schiena dritta, la testa su, le spalle rilassate e per stare seduta mi è molto comodo il cuscino brevettato per la vulvodinia. Vi dico solo che prima non riuscivo proprio a stare seduta, tante di voi avranno lo stesso problema.
Prendermi cura di me stessa ha significato anche iniziare di nuovo a fare le cose che non facevo più perché pensavo che avessero conseguenze negative sul mio dolore: suonare la chitarra e cantare, uscire con gli amici, mangiare fuori (quando ancora si poteva, prima delle restrizioni legate al Covid-19). La mia fisioterapista mi ha illuminato facendomi capire che avevo un’impostazione troppo rigida e ‘militare’ nel fare le cose e mi ha spinto ad essere più flessibile, un suggerimento che ho trovato molto prezioso.
Guarda i video sul rilassamento pelvico e sulla respirazione
Consiglio n. 3 - Accettazione della malattia
È fondamentale accogliere la malattia e non stare in conflitto con essa. Dal momento in cui l’ho accolta sono stata meglio perché ho iniziato a prendermene cura e ad ascoltarla. Il corpo vuole guarire e noi dobbiamo solo aiutarlo a rilassarsi e a creare l’ecosistema ideale per la guarigione. Ho imparato a volermi bene e a coccolarmi anche e soprattutto quando sento dolore. La mente e il corpo sono strettamente collegati anche se fatichiamo a rendercene conto. L’ascolto attivo del proprio corpo è utile per capire dove si annidano le tensioni e cosa le scatena. Prima di arrivare a questa consapevolezza mi innervosivo e mi lasciavo trascinare dalla rabbia e dalla disperazione (chi mi sta vicino ne sa qualcosa), ostacolando la via della guarigione.
Leggi i consigli della psicologa
Consiglio n.4 - Gestire le proprie emozioni
La competenza o intelligenza emotiva di cui parla Daniel Goleman permette una “regolazione delle proprie emozioni (strettamente legata anche al loro controllo) in cui l'individuo produce livelli ottimali e socialmente accettabili, di comportamento” (citando Wikipedia). Let it go ora è il mio motto: lascia andare.
La malattia mi aveva reso una persona irritabile e sgodevole (come si dice a Bologna) finché non ho iniziato a gestire la mia rabbia e ad avere un autocontrollo che mi permette di stare più calma e serena; credo fermamente che questo sia il terreno fertile per star meglio. Allo stesso modo cerco di gestire l’ansia facendo le cose con lentezza, una alla volta e prendendo tutto più alla leggera. Il relax inizia dal risveglio prendendomi del tempo per iniziare la giornata nel modo più pacato possibile.
So che le mie emozioni, e di conseguenza le mie reazioni, hanno una ricaduta anche sulle persone che mi circondano e mi impegno per essere più gentile possibile perché questo fa star bene sia me che loro. L’equilibrio è un vetta da conquistare e non importa quanta fatica comporta, bisogna raggiungerla perché da lassù tutto appare molto più chiaro e sensato e si riesce a dominare l’infinità e la varietà del mondo con uno sguardo.
Mettere da parte il giudizio e il confronto con gli altri è stato un buon modo per concentrarmi su me stessa come persona unica che in questo momento richiede tante attenzioni e tanta cura. Il perdono verso gli altri e soprattutto verso me stessa è una cura infallibile perché in questo momento mi fa stare serena. Soprattutto ho smesso di sentirmi in colpa se dedico tanto tempo a me stessa! Dopotutto è quello che mi serve in questa fase della vita.
La fragilità e la paura che tutte noi proviamo deve essere sorgente di forza. Credo che questa malattia mi abbia sottratto tanta libertà ma credo anche che mi abbia dato tanta ricchezza per ora e per il futuro, per rinvigorire la pazienza e per coltivare la resilienza. Intendo dire che non conta tanto quello che ci succede, quanto in che modo ciascuno reagisce alle difficoltà e ne esce migliore di prima.
Chi si aspetta un cambiamento dall’oggi al domani ha vane speranze e anch’io ci ho creduto per un po’, finché non ho capito che un cambiamento importante richiede tempo: non succederà dall’oggi al domani ma ogni giorno è utile per percorrere la strada che ci porterà con l’impegno e la dedizione di ogni giorno, ripeto, al risultato che tanto abbiamo atteso. Con l’esercizio, la consapevolezza e la pratica aggiungiamo dei mattoncini utili a costruire la casa del nostro benessere.
Leggi i consigli pratici per affrontare la vulvodinia
Consiglio n.5 - Conta chi ti accompagna
Personalmente sono stata seguita dal ginecologo Dott. Romualdo Nieddu e dalla fisioterapista Dott.ssa Valentina Pellizzone, a cui sono immensamente grata per il loro contributo nell’aver riconosciuto la mia malattia e nell’avermi aiutato a stare meglio. Ho trovato in loro un approccio peculiare rispetto all’impostazione standard del sistema medico occidentale che è perlo più oggettivo, scientifico e razionale. Si sono interessati anche al contesto nel quale si è manifestata la malattia con un’indagine a 360 gradi e un’empatia che, dal mio punto di vista, è fondamentale nel trattamento della vulvodinia proprio per le implicazioni psicologiche che derivano da questa malattia.
E, dulcis in fundo, conta tanto chi mi accompagna ogni giorno in questo cammino di sofferenza perché quelle persone vorrebbero fare tanto ma non hanno alcuno strumento per farmi passare il dolore. Conta il mio compagno che soffre con me ma cerca di farmi sorridere tenendo alto l’umore anche quando non c’è proprio niente da ridere, fa silenzio quando faccio gli esercizi di rilassamento e si adatta alla mia alimentazione per non farmi desiderare piatti che non posso mangiare.
Conta la mia famiglia che cerca di trasmettermi tutta l’energia positiva di cui ho bisogno e aspetta impaziente la mia guarigione.
Contano gli amici perché la felicità deriva da nient’altro che le relazioni di buona qualità.
E infine conta quanto noi ci dedichiamo in prima persona alle persone che amiamo perché loro fanno parte del nostro benessere e ci sostengono sempre.
Guarda il video del Dr Nieddu che ci parla di vulvodinia
Il mio componimento
Le mie lacrime son finite, adesso anche per voi è arrivato il tempo di sorridere. :)
Il mio auspicio per voi è:
May you be happy
May you be free of suffering
(Che tu sia felice
Che tu sia libera dal dolore)
In una giornata buia di vento e sconforto, cullata da una canzone rilassante, ho buttato giù delle parole che mi hanno poi aiutato a recuperare la forza. Amo le similitudini e le metafore perché permettono di accostare realtà parallele che hanno qualcosa in comune. La sofferenza che portiamo dentro è unica e profonda, così come lo sono le emozioni e le sensazioni che proviamo ed è inutile negare che la malattia ci cambia, ci dà qualcosa in più che altri non hanno e ognuna ne fa esperienza in modo diverso. Ma questo tratto distintivo può essere anche spunto di riflessione e creatività, perciò invito chi ne sente la necessità a portare fuori quello che sente e a trasformarlo in arte...
Sentirsi come quell’ulivo al centro del giardino, scosso dal vento.
È ancora piccolo e ne dovrà fare di strada prima di sentirsi forte.
Agita i rami, disperato, come per chiedere aiuto ma la sua richiesta è silente e nessuno la ascolterà.
In fondo ha radici abbastanza forti ma fuori le foglie della speranza continuano a cadere, agitate dal vento: si sono staccate per sempre dal loro padre.
E i rami del coraggio, sferzati da quella violenza, si spezzano e cadono a terra esausti per la lunga resistenza.Ora il vento sembra essersi calmato e la calma nutre l’ulivo donandogli un nuovo vigore, nella speranza che il vento non torni mai più a turbare la ritrovata serenità.
Un fruscio fa presagire il ritorno del nemico. L’ulivo àncora le sue radici al suolo, memore dell’ultima lotta estenuante e con questa nuova consapevolezza si prepara ad una nuova sfida
la cui portata e i cui esiti nessuno conosce.
Stavolta conta come ne uscirà, dopo aver resistito con delle radici più solide di prima e con un profondo senso di equilibrio che nessun vento potrà mai alterare.Dentro e fuori, profondità e superficie, forma e sostanza, mente e corpo: due realtà che devono e possono convivere insieme, a volte distanti l’una dall’altra e altre volte in perfetta armonia a formare una cosa sola.
New Sunrise In You
- Scritto da Rosanna Piancone
-
- Cistite.info APS Onlus
La vulvodinia è una sindrome che provoca dolore, bruciore ed ipersensibilità a livello dei genitali esterni femminili (la vulva).
Si arriva alla diagnosi di vulvodinia (generalizzata) e vestibolodinia (localizzata) attraverso l'esame obiettivo (la visita ginecologica), l'esclusione d tutte le patologie che potrebbero essere responsabili dello stesso tipo di dolore e lo swab test.
Un integratore specifico può aiutarti a ridurre il dolore pelvico cronico e i sintomi della Vulvodinia. Scopri Puronerv CBG, Puronerv oleogel e Puronerv Dol
Nonostante la vulvodinia sia piuttosto frequente, resta una patologia misconosciuta e i medici che la sanno riconoscere e curare sono ancora pochi. Cerca un professionista in grado di diagnosticare e trattare la vulvodinia fra i professionisti consigliati e i professionisti convenzionati con l'associazione.
L’esame obiettivo prevede l'introduzione vaginale di un solo dito che valuterà gli elevatori dell’ano per evidenziare dolore neuropatico, contrattura della muscolatura pelvica , trigger points, disfunzioni del pavimento pelvico. Verranno poi valutate l’uretra e la vescica (un'ipersensibilità può far sospettare una cistite interstiziale o una sindrome del dolore vescicale o una sindrome del dolore vescicale), l’utero, gli annessi e il setto retro vaginale (per escludere masse tumorali, cicatrici, o endometriosi) e i nervi (l'ipersensibilità può segnalare neuropatia del pudendo o un intrappolamento dello stesso).
Convenzioni per i soci
Le patologie che devono essere escluse per porre diagnosi di vulvodinia sono: infezioni genitali (lieviti, batteri, HPV, MST, ecc), ascessi delle ghiandole di Bartolini, malattie dermatologiche (lichen planus, lichen sclerosus, psoriasi, dermatite allergica, dermatite da contatto, ecc), tumori (neoplasia vulvare intraepiteliale, carcinoma squamoso delle cellule vulvari, malattia di Paget), malattie neurologiche (nevralgia post herpes, intrappolamento del nervo pudendo o sua lesione, cisti di Tarlov), malattie sistemiche (malattia di Bechet, sindrome di Crohn, sindrome di Sjogren, lupus eritematoso sistemico), cambiamenti ormonali (atrofia vaginale da menopausa o da terapia ormonale), contratture muscolari pelviche, conseguenze psichiche di abusi sessuali.
La diagnosi di esclusione dovrebbe quindi prevedere:
-
ricerca di antigeni virali,
-
valutazione al microscopio delle secrezioni vaginali per valutare lieviti, ph vaginale, lattobacilli e incremento di leucociti,
-
esame del vestibolo vaginale per evidenziare rossore, erosioni, pallore, secchezza, ispessimenti,
-
biopsia di punti specifici della pelle per la valutazione dermopatologica,
-
esame neurologico sensoriale per valutare la presenza di malattie neurologiche,
-
valutazione psicologica per rilevare eventuali stati depressivi, ansiosi o traumi sessuali subiti.
Trova un professionista nella tua regione fra quelli consigliati e convenzionati con l'associazione
Lo swab test viene effettuato contestualmente all'esame obiettivo: con un cotton fioc viene toccata la vulva in vari punti disposti e numerati come sul quadrante dell'orologio, per vedere se il semplice tocco leggero viene percepito come doloroso (allodinia).
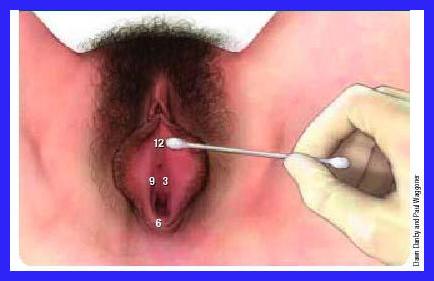
Se gli esami effettuati precedentemente risultano negativi, se il dolore dura da più di 3 mesi e lo swab test è positivo, viene posta diagnosi di vulvodinia:
- localizzata (vestibolodinia) se il dolore provocato dallo swab test resta limitato al punto toccato e/o è presente eritema vulvare;
- generalizzata (vulvodinia) se la mucosa vulvare appare normale e se il dolore viene avvertito al di fuori dell'area toccata.
Nonostante la vestibolodinia sia piuttosto frequente sono ancora pochi i professionisti che la conoscono. Il fatto che la vulvodinia sia una malattia caratterizzata dal dolore, che il dolore sia invisibile e che spesso sulla vulva non ci sia nulla di clinicamente osservabile e diagnosticabile, porta il medico poco aggiornato in questo campo, a ritenere il problema psicosomatico, nella testa della paziente.
“il mio nuovo medico di base invece mi ha fatto una paternale, mi ha detto che indubbiamente io e il mio fidanzato abbiamo problemi di coppia, che c'è qualcosa cosa che non riesco a tirar fuori e che somatizzo. Così mi ha detto di prendere un tranquillante!!!!!!!!!”
Mind81 25/10/2011 (cistite.info)
“Cito il mio primo gine:"”Hai la vulvodinia è una cosa psicosomatica. Devi stare calma e se un giorno non togli la polvere dal lampadario non fa niente"” (Io nemmeno li ho i lampadari in casa), il tutto detto senza toccarmi.”
Kohrel 04/08/2009 (cistite,info)
La presenza di eritema nella vestibolodinia non agevola la diagnosi perché suggerisce a quel medico poco aggiornato un'origine infettiva del dolore, anche in presenza di colture negative.
“Cito il secondo medico: 'Sicuramente hai delle cripte nell'uretra dove si va a nascondere la candida e non viene fuori dalle analisi e non reagisce ai farmaci"?”
Kohrel 04/08/2009 (cistite,info)
“A gennaio dell'anno scorso ho fatto il primo tampone (quello generico) da cui risultava la candida albicans. Sono stata prima dal mio medico curante e poi dal primo ginecologo; ho fatto la cura che mi è stata prescritta...ma non ho risolto niente. (...) Dopodichè sono risultata negativa alla candida e ad altre infezioni e positiva, invece, al trichomonas. Allora ho pensato “perciò la cura non aveva fatto effetto! il mio problema è il trichomonas" E fu così che il ginecologo mi diede una cura con ovuli tricandil e quattro compresse di trimonase. Nessun beneficio! Allora ho cambiato ginecologo. Quest'ultimo mi ha detto che avevo sia la candida (anche se dal tampone non risultava) sia una piaghetta ed era quella che i portava i bruciori e così la bruciò. Dopo la bruciatura e la cura, avevo sempre quei soliti bruciori, gli parlai della “vulvodinia"” che avevo letto su internet, e lui mi ha detto “stai bene, devi solo avere un figlio e vedrai che passa tutto e poi stai rilassata!". Mah!!!!!!”
Ciuciu 21/09/2010 (cistite.info)
Ciò porta la donna a sentirsi incompresa e a sottoporsi a continue ed estenuanti visite prima di arrivare ad una diagnosi. Il protrarsi della sintomatologia non curata peggiora il quadro sintomatologico, rendendo la guarigione più difficile e la terapia più lunga e complessa.
La donna con Vulvodinia in media impiega 4 anni e 8 mesi (!!) per arrivare alla diagnosi corretta.
4 anni di dolore, di visite inconcludenti ed invasive della propria intimità, 4 anni di mistero sulle cause del dolore, di terrore del rapporto sessuale con conseguente distacco dal partner, di incomprensione da parte dei medici e di senso di abbandono. Come potrebbe questa donna non sviluppare un quadro clinico depressivo? Il dolore non è nella testa della donna. Il dolore raggiunge la testa della donna, ma parte da un danno fisico reale e dimostrabile.
Se sospetti di essere affetta da vulvodinia non perdere tempo prezioso e rivolgiti subito ad uno dei professioisti consigliati dalla nostra associazione.
- Scritto da Rosanna Piancone
-
- Cistite.info APS Onlus


 DE
DE